Diabetes: STJ determina que planos devem cobrir bombas de insulina e cria critérios

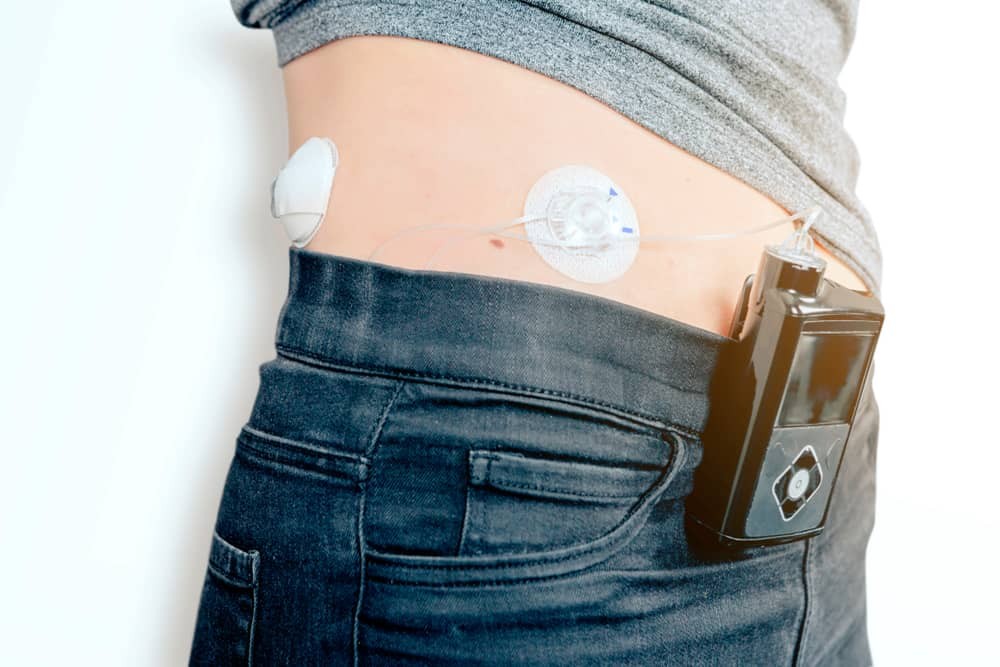
A 2ª seção do Superior Tribunal de Justiça (STJ) determinou que os planos de saúde devem cobrir os sistemas de infusão contínua de insulina (SICI), conhecidos como bombas de insulina, para o tratamento de pacientes com diabetes.
Doença de Parkinson: Japão aprova primeiro tratamento do mundo com células-tronco
Ministro da Saúde: 'Os remédios têm papel contra a obesidade, mas com preços abusivos. Queremos que laboratórios públicos dominem a tecnologia', diz Padilha
O Tribunal também definiu critérios que devem ser analisados caso a caso para a cobertura. São eles: prescrição médica; inexistência de alternativa terapêutica adequada no rol da Agência Nacional de Saúde Suplementar (ANS) e registro do equipamento na Agência Nacional de Vigilância Sanitária (Anvisa).
As bombas de insulina são aparelhos eletrônicos que funcionam como um pâncreas artificial, administrando o hormônio, necessário especialmente para pacientes com diabetes tipo 1, ao longo do dia por meio de um cateter inserido na pele.
Entenda: O que são 'moscas volantes' na visão e quando devo consultar um médico?
Com isso, facilitam o manejo do diabetes e o controle da glicemia, o nível de glicose no sangue, por evitar a necessidade de medições constantes e múltiplas injeções no dia.
O STJ julgou um caso em que uma paciente com um quadro grave de diabetes tipo 1, que passou inclusive por um transplante renal, entrou na Justiça pedindo o fornecimento do aparelho pelo plano. A bomba custa cerca de 20 mil reais, e a manutenção mensal por volta de 4 a 5 mil reais.
Na primeira instância, porém, a decisão foi contrária, o que levou a paciente a recorrer ao Tribunal de Justiça do Estado de São Paulo (TJ-SP). Na segunda instância, ela obteve um parecer favorável, obrigando o plano, a Unimed São Carlos, a fornecer o dispositivo e determinando ainda o pagamento de uma indenização por danos morais.
Novo estudo: Medicamento reduz convulsões em até 91% em crianças com forma rara de epilepsia
A operadora recorreu, e o caso chegou ao STJ. Diante da multiplicidade de processos sobre a matéria, o Tribunal decidiu analisar de forma geral a obrigatoriedade ou não de cobertura da bomba de insulina pelos planos de saúde.
A votação foi unânime e seguiu a posição do relator, ministro Ricardo Villas Bôas Cueva, favorável aos pacientes. O Tribunal considerou, entre outros fatores, a Lei 14.454/2022, que define que procedimentos que não estão no rol da ANS, caso da bomba, também devem ser cobertos pelos planos quando são prescritos pelo médico e têm comprovação de eficácia.
Entenda: Nova droga combinada com caneta emagrecedora reduz gordura enquanto preserva músculos em estudo
Além disso, o STJ entendeu que a bomba de insulina não se enquadra nas exceções previstas na Lei dos Planos de Saúde (Lei 9.656/1998), que dispensam as operadoras de custear tratamentos domiciliares, por ser um dispositivo médico, e não um medicamento.
“Dessa forma, em linhas gerais, conclui-se pela possibilidade de fornecimento do sistema de infusão contínua de insulina (bomba de insulina), desde que comprovada sua prescrição médica e demonstrada a inexistência de outra alternativa terapêutica adequada prevista no rol da ANS. Exige-se ainda a existência de registro na Anvisa do produto pleiteado, bem como a prova do prévio requerimento à operadora de saúde, com a negativa, mora irrazoável ou omissão da operadora na autorização do tratamento”, concluiu o relator em seu voto.
